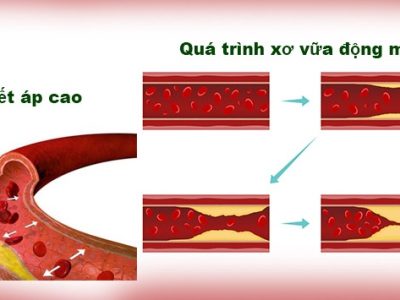
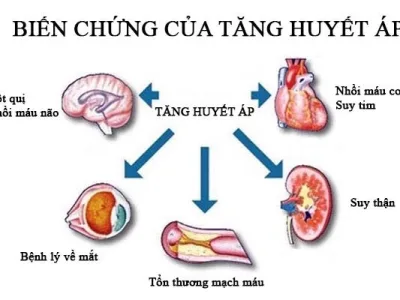
Chỉ định dùng thuốc chống kết tập tiểu cầu dự phòng đột quỵ não tái diễn
Hướng dẫn dùng thuốc chống kết tập tiểu cầu điều trị dự phòng đột quỵ não
https://www.ahajournals.org/doi/pdf/10.1161/str.0000000000000024
Dịch tóm tắt một phần của Guideline (2022) về thuốc kháng kết tập tiểu cầu dự phòng đột quỵ thiếu máu não và cơn thiếu máu não cục bộ thoảng qua.
- Đối với bệnh nhân bị đột quỵ do thiếu máu cục bộ hoặc TIA, nên sử dụng thuốc chống kết tập tiểu cầu thay vì chống đông bằng đường uống để giảm nguy cơ đột quỵ tái phát và các biến cố tim mạch khác (Loại I; Cấp độ bằng chứng A).
- Đơn trị liệu bằng Aspirin (50 – 325 mg / ngày) (Loại I; Cấp độ Bằng chứng A) hoặc kết hợp aspirin 25 mg và dipyridamole giải phóng kéo dài 200 mg hai lần mỗi ngày (Loại I; Cấp độ Bằng chứng B) được chỉ định điều trị ngay sau TIA hoặc đột quỵ thiếu máu cục bộ để phòng ngừa đột quỵ trong tương lai. (Khuyến cáo sửa đổi)
- Đơn trị liệu bằng Clopidogrel (75 mg) là một lựa chọn hợp lý để phòng ngừa đột quỵ thứ phát thay cho aspirin hoặc kết hợp aspirin / dipyridamole (Class IIa; Cấp độ Bằng chứng B). Khuyến cáo này cũng áp dụng cho những bệnh nhân bị dị ứng với aspirin.
- Việc lựa chọn một tác nhân kháng tiểu cầu phải được cá nhân hóa trên cơ sở hồ sơ yếu tố nguy cơ bệnh nhân, chi phí, khả năng dung nạp, hiệu quả được biết đến tương đối của các tác nhân và các đặc điểm lâm sàng khác (Cấp I; Cấp độ Bằng chứng C).
- Sự kết hợp giữa aspirin và clopidogrel có thể được xem xét để bắt đầu trong vòng 24 giờ sau đột quỵ thiếu máu cục bộ hoặc TIA và tiếp tục trong 21 ngày (Cấp IIb; Cấp độ Bằng chứng B). (Khuyến nghị mới)
- Sự kết hợp giữa aspirin và clopidogrel, khi được bắt đầu từ vài năm đến vài năm sau một cơn đột quỵ nhỏ hoặc TIA và tiếp tục trong 2 đến 3 năm, làm tăng nguy cơ xuất huyết so với một trong hai tác nhân và không được khuyến nghị để phòng ngừa thứ phát lâu dài sau đột quỵ do thiếu máu cục bộ hoặc TIA (Cấp III; Cấp độ Bằng chứng A).
- Đối với những bệnh nhân bị đột quỵ do thiếu máu cục bộ hoặc TIA khi đang dùng aspirin, không có bằng chứng nào cho thấy việc tăng liều aspirin mang lại lợi ích bổ sung. Mặc dù các thuốc chống kết tập tiểu cầu thay thế thường được xem xét, nhưng không có tác nhân hay sự kết hợp nào được nghiên cứu đầy đủ ở những bệnh nhân đã có một sự kiện trong khi dùng aspirin (Class IIb; Cấp độ Bằng chứng C).
- Bệnh nhân với tiền sử đột quỵ thiếu máu não hoặc rung nhĩ và bệnh mạch vành sự hữu ích của việc thêm liệu pháp kháng tiểu cầu tới liệu pháp kháng đông là không chắc chắn để giảm nguy cơ bệnh thiếu máu cơ tim cục bộ và thiếu máu não cục bộ (Loại IIb, mức bằng chứng C).
Guidelines for the Prevention of Stroke in Patients With Stroke and Transient Ischemic Attack
A Guideline for Healthcare Professionals From the American Heart Association/American Stroke Association
The American Academy of Neurology affirms the value of this guideline as an educational tool for neurologists.
Abstract—The aim of this updated guideline is to provide comprehensive and timely evidence-based recommendations on the prevention of future stroke among survivors of ischemic stroke or transient ischemic attack. The guideline is addressed to all clinicians who manage secondary prevention for these patients. Evidence-based recommendations are provided for control of risk factors, intervention for vascular obstruction, antithrombotic therapy for cardioembolism, and antiplatelet therapy for noncardioembolic stroke. Recommendations are also provided for the prevention of recurrent stroke in a variety of specific circumstances, including aortic arch atherosclerosis, arterial dissection, patent foramen ovale, hyperhomocysteinemia, hypercoagulable states, antiphospholipid antibody syndrome, sickle cell disease, cerebral venous sinus thrombosis, and pregnancy. Special sections address use of antithrombotic and anticoagulation therapy after an intracranial hemorrhage and implementation of guidelines. (Stroke. 2014;45:2160-2236.)
Antiplatelet Agent Recommendations
- For patients with noncardioembolic ischemic stroke or TIA, the use of antiplatelet agents rather than oral anticoagulation is recommended to reduce the risk of recurrent stroke and other cardiovascular events (Class I; Level of Evidence A).
- Aspirin (50–325 mg/d) monotherapy (Class I; Level of Evidence A) or the combination of aspirin 25 mg and extended-release dipyridamole 200 mg twice daily (Class I; Level of Evidence B) is indicated as initial therapy after TIA or ischemic stroke for prevention of future stroke. (Revised recommendation)
- Clopidogrel (75 mg) monotherapy is a reasonable option for secondary prevention of stroke in place of aspirin or combination aspirin/dipyridamole (Class IIa; Level of Evidence B). This recommendation also applies to patients who are allergic to aspirin.
- The selection of an antiplatelet agent should be individualized on the basis of patient risk factor profiles, cost, tolerance, relative known efficacy of the agents, and other clinical characteristics (Class I; Level of Evidence C).
- The combination of aspirin and clopidogrel might be considered for initiation within 24 hours of a minor ischemic stroke or TIA and for continuation for 21 days (Class IIb; Level of Evidence B). (New recommendation)
- The combination of aspirin and clopidogrel, when initiated days to years after a minor stroke or TIA and continued for 2 to 3 years, increases the risk of hemorrhage relative to either agent alone and is not recommended for routine long-term secondary prevention after ischemic stroke or TIA (Class III; Level of Evidence A).
- For patients who have an ischemic stroke or TIA while taking aspirin, there is no evidence that increasing the dose of aspirin provides additional benefit. Although alternative antiplatelet agents are often considered, no single agent or combination has been adequately studied in patients who have had an event while receiving aspirin (Class IIb; Level of Evidence C).
- For patients with a history of ischemic stroke or TIA, AF, and CAD, the usefulness of adding antiplatelet therapy to VKA therapy is uncertain for purposes of reducing the risk of ischemic cardiovascular and cerebrovascular events (Class IIb; Level of Evidence C). Unstable angina and coronary artery stenting represent special circumstances in which management may warrant DAPT/VKA therapy. (New recommendation)