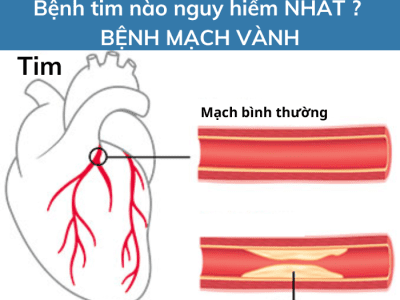
ĐAU THẮT NGỰC ỔN ĐỊNH – SUY VÀNH
ĐAU THẮT NGỰC ỔN ĐỊNH
1. Định nghĩa đau thắt ngực ổn định
Đau thắt ngực ổn định (ĐTNÔĐ) còn được gọi là Bệnh cơ tim thiếu máu cục bộ mạn tính hoặc Suy vành. William Heberden là người đầu tiên mô tả thuật ngữ “đau thắt ngực” từ hơn 220 năm nay .
Đau thắt ngực (ĐTN) là hội chứng lâm sàng của thiếu máu cục bộ cơ tim (TMCBCT), biểu hiện bằng cơn đau như thắt vùng cơ tim, lan ra vai, tay, ngón tay, lan lên cổ hoặc ra sau lưng hoặc không lan. Đau thắt ngực thường xảy ra khi gắng sức, giảm hoặc mất khi dùng nitroglycerine. Đau thắt ngực ổn định thường liên quan đến sự ổn định của mảng xơ vữa động mạch vành (ĐMV).
Theo ước tính, hiện ở Mỹ có khoảng gần 7 triệu người bị bệnh động mạch vành (đau thắt ngực ổn định) và hàng năm có thêm khoảng 350.000 người bị đau thắt ngực mới . Số liệu mới nhất của Tổ chức Y tế Thế giới về số người tử vong do bệnh động mạch vành của Việt Nam là 66.179 người mỗi năm.
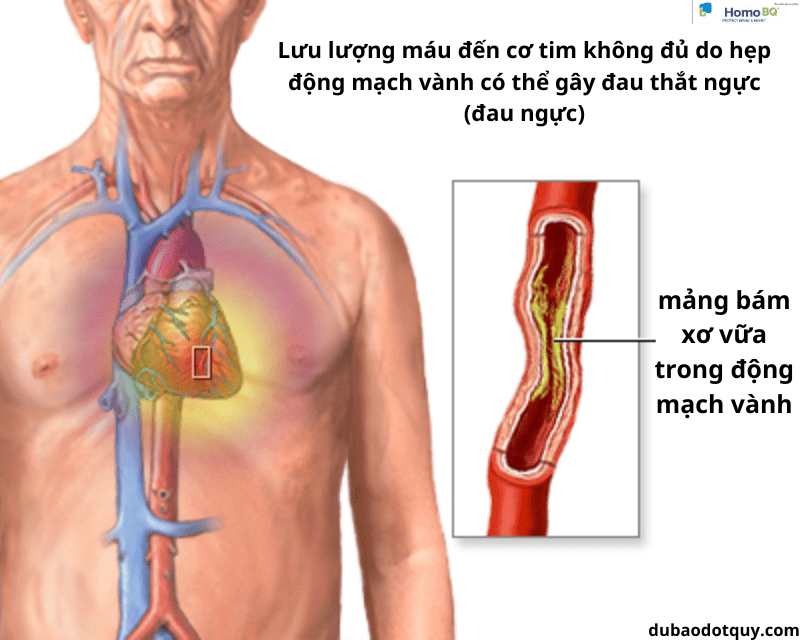

ĐAU THẮT NGỰC ỔN ĐỊNH
2. Cơ chế bệnh sinh của đau thắt ngực ổn định
Về mặt bệnh sinh, bệnh tim thiếu máu cục bộ ổn định là do mảng xơ vữa giải phẫu ổn định và / hoặc những thay đổi về mặt chức năng của mạch vành thượng tâm mạc và/ hoặc vi mạch.
Hiện nay có nhiều chứng cứ cho thấy rối loạn chức năng nội mô và chức năng vi tuần hoàn trong ĐMV, hiện tượng co mạch vành, sự tăng hoạt hóa tiểu cầu (TC) và tăng đông cũng như phản ứng viêm góp phần quan trọng vào cơ chế bệnh sinh của TMCBCT.
Đau thắt ngực xảy ra khi nhu cầu oxy của cơ tim vượt quá khả năng cung cấp oxy cho cơ tim. TMCBCTvà ĐTN là hậu quả thường gặp nhất của tình trạng hẹp có ý nghĩa một hay nhiều nhánh mạch vành.
Tổn thương mạch vành trong Đau thắt ngực ổn định khác do với mảng xơ vữa dễ vỡ trong nhồi máu cơ tim (NMCT) cấp. Tổn thương trong Đau thắt ngực ổn định là cố định, ít bị bong vỡ, do đó gây ra các triệu chứng dễ dự đoán hơn.
Các tổn thương Động mạch vành thượng tâm mạc gây tắc nghẽn ít hơn 50% lòng mạch không gây ảnh hưởng đáng kể đến dòng chảy ĐMV (ngoại trừ bệnh lý thân chung ĐMV trái) và nhìn chung thường không gây ra cơn ĐTN trong những hoàn cảnh bình thường nhưng có thể gây đau ngực khi cơ tim bị giảm tưới máu quá mức.
ĐTN khi gắng sức thường xảy ra khi ĐMV hẹp > 70 % và hẹp trên 90% ĐMV thường đi kèm với ĐTN xảy ra ngay cả khi nghỉ ngơi.
3. Biểu hiện lâm sàng cơn đau thắt ngực ổn định
– Vị trí: thường ở sau xương ức và là một vùng (chứ không phải một điểm), đau có thể lan lên cổ, vai, tay, hàm, thượng vị, sau lưng. Hay gặp hơn cả là hướng lan lên vai trái rồi lan xuống mặt trong tay trái, có khi xuống tận các ngón tay 4,5.
– Hoàn cảnh xuất hiện: thường xuất hiện khi gắng sức, xúc cảm mạnh, gặp lạnh, sau bữa ăn nhiều hoặc hút thuốc lá. Một số trường hợp cơn Đau thắt ngực có thể xuất hiện về đêm, khi thay đổi tư thế, hoặc khi kèm cơn nhịp nhanh.
– Tính chất: hầu hết các bệnh nhân (BN) mô tả cơn đau thắt ngực như thắt lại, nghẹt, rát, bị đè nặng trước ngực và đôi khi cảm giác buốt giá. Một số BN có khó thở, mệt lả, đau đầu, buồn nôn, vã mồ hôi….
– Cơn đau thắt ngực: Thường kéo dài khoảng vài phút, có thể dài hơn nhưng không quá 20 phút. Nếu đau kéo dài hơn và xuất hiện ngay cả khi nghỉ thì cần nghĩ đến cơn đau thắt ngực không ổn định (ĐTNKÔĐ) hoặc NMCT.
Xác định cơn ĐTN điển hình do bệnh ĐMV dựa trên các yếu tố sau:
(1)Đau thắt chẹn sau xương ức với tính chất và thời gian điển hình
(2) Xuất hiện khi gắng sức hoặc xúc cảm
(3) Đỡ đau khi nghỉ hoặc dùng nitrates.
– ĐTN không điển hình: chỉ gồm hai yếu tố trên
– Không phải ĐTN: chỉ có một hoặc không có yếu tố nào nói trên.
– Phân mức độ ĐTNÔĐ: Cho đến nay, cách phân loại mức độ ĐTN theo Hiệp Hội Tim Mạch Canada (Canadian Cardiovascular Society) là được ứng dụng rộng rãi nhất và rất thực tế
4. Các thăm dò cận lâm sàng đau thắt ngực ổn định
4.1. Các xét nghiệm cơ bản
Các xét nghiệm cơ bản nên được tiến hành ở bệnh nhân ĐTN ổn định là:
– Hemoglobin
– Đường máu khi đói
– Hệ thống lipid máu toàn phần: Cholesterol toàn phần, LDL-C, HDL-C, Triglycerid.
Xét nghiệm Hemoglobin giúp chúng ta loại trừ được một số trường hợp ĐTN cơ năng do thiếu máu. Các xét nghiệm khác giúp chúng ta đánh giá được các yếu tố nguy cơ (YTNC) của bệnh, giúp cho khả năng chẩn đoán cao hơn cũng như thái độ điều trị phù hợp.
4.2. Các thăm dò không chảy máu thông thường (Điện tâm đồ, chụp X quang tim phổi)
Điện tâm đồ lúc nghỉ:
– Là một thăm dò sàng lọc trong bệnh ĐMV
– Có tới > 60% số bệnh nhân Đau thắt ngực ổn định có điện tâm đồ bình thường. Một số BN có sóng Q (chứng tỏ có NMCT cũ), một số khác có ST chênh xuống, cứng, thẳng đuỗn. Điện tâm đồ giúp phát hiện các tổn thương khác như phì đại thất trái, Bloc nhánh, hội chứng tiền kích thích…
– Điện tâm đồ trong cơn đau có thể thấy sự thay đổi sóng T và đoạn ST (ST chênh xuống, sóng T âm). Tuy nhiên nếu điện tâm đồ bình thường cũng không thể loại trừ được chẩn đoán.
Chụp X Quang tim phổi thẳng
– Thường không thay đổi nhiều đối với bệnh nhân Đau thắt ngực ổn định
– Nó giúp ích trong trong trường hợp BN có tiền sử bị NMCT hoặc suy tim. Chụp X Quang giúp đánh giá mức độ giãn của các buồng tim, ứ trệ tuần hoàn phổi…hoặc để phân biệt các nguyên nhân khác.
4.3. Nghiệm pháp gắng sức với điện tâm đồ
– Nghiệm pháp gắng sức điện tâm đồ nên được chỉ định cho những bệnh nhân ĐTNÔĐ mà khả năng còn nghi ngờ dựa trên tuổi, giới, triệu chứng, có thể kèm theo bloc nhánh phải hoặc ST chênh xuống < 1mm khi nghỉ
– Điện tâm đồ gắng sức là một thăm dò rất quan trọng trong Đau thắt ngực ổn định, giúp cho chẩn đoán xác định, tiên lượng cũng như điều trị.
– Chỉ số Duke cung cấp thông tin về tiên lượng cho BN có cơn ĐTN mạn tính
Chỉ số Duke = Số phút luyện tập – (5 x độ lệch đoạn ST lớn nhất) – (4 x điểm đau thắt ngực).
Điểm đau thắt ngực: 0 = không có, 1 = không bị hạn chế bởi test, 2 = bị hạn chế bởi test
Chỉ số Duke = 5: Nguy cơ thấp
Chỉ số Duke : – 10 đến 4: Nguy cơ trung bình
Chỉ số Duke: < – 10: Nguy cơ cao
4.4. Siêu âm tim
– Chỉ định làm siêu âm tim ở bệnh nhân Đau thắt ngực ổn định:
+ BN có tiếng thổi ở tim mà nghi ngờ có hẹp van ĐMC hoặc bệnh cơ tim phì đại tắc nghẽn.
+ Để đánh giá vùng thiếu máu cơ tim (giảm vận động vùng) khi siêu âm tim có thể tiến hành trong cơn đau ngực hoặc ngay sau cơn đau ngực.
– Siêu âm tim giúp:
+ Tìm những rối loạn vận động vùng (nếu có)
+ Giúp đánh giá chức năng tim, bệnh kèm theo (van tim, màng tim, cơ tim..).
4.5. Các thăm dò gắng sức hình ảnh (siêu âm gắng sức, phóng xạ đồ tưới máu cơ tim)
Siêu âm tim gắng sức:
Là thăm dò có giá trị, đơn giản và có thể cho phép dự đoán vùng cơ tim thiếu máu và vị trí ĐMV tương ứng bị tổn thương. Siêu âm gắng sức có thể làm với gắng sức thể lực (xe đạp nằm) hoặc dùng thuốc (Dobutamine). Tuy nhiên, kết quả của thăm dò này còn phụ thuộc nhiều vào kinh nghiệm của người làm siêu âm và đôi khi khó khăn nếu hình ảnh mờ (Bệnh nhân béo, bệnh phổi…).
Phóng xạ đồ tưới máu cơ tim gắng sức:
Dùng chất phóng xạ đặc hiệu (thường dùng chất Thalium 201 hoặc Technectium 99 m) gắn với cơ tim để đo được mức độ tưới máu cơ tim bằng kỹ thuật planar hoặc SPECT. Vùng giảm tưới máu cơ tim và đặc biệt là khi gắng sức (thể lực hoặc thuốc) có giá trị chẩn đoán và định khu ĐMV bị tổn thương.
4.6. Chụp cắt lớp đa dãy hệ thống động mạch vành
Đây là phương tiện chẩn đoán hình ảnh được ứng dụng khá rộng rãi trong những năm gần đây. Phương pháp này cho phép chẩn đoán hình ảnh với khả năng chẩn đoán tốt tổn thương và mức độ hẹp ĐMV .
Được chỉ định ở những BN nghi ngờ bị bệnh ĐMV và các nghiệm pháp gắng sức không thể kết luận được .
Xác định phạm vi và độ nặng của hẹp ĐMV trên khảo sát giải phẫu ĐMV là hai thông số quan trọng cần thiết cho quyết định điều trị tái thông ĐMV.
Kết quả từ các dữ liệu hiện có cho thấy chụp cắt lớp vi tính mạch vành có cản quang (CCTA) có trung bình độ nhạy 93-97%, độ chuyên biệt 80-90 % trong chẩn đoán bệnh ĐMV tắc nghẽn, đặc biệt giá trị tiên đoán âm tính rất cao 97-98% so với chụp mạch vành xâm nhập khiến CCTA là xét nghiệm đáng tin cậy cho loại trừ bệnh ĐMV tắc nghẽn .
4.7. Holter điện tâm đồ
Có thể phát hiện những thời điểm xuất hiện bệnh TMCBCT trong ngày, rất có ý nghĩa ở những bệnh nhân bị co thắt ĐMV (Hội chứng Prinzmeal) hoặc bệnh TMCBCT thầm lặng (không có đau thắt ngực). Trong cơn co thắt mạch vành có thể thấy hình ảnh đoạn ST chênh lên. Ngoài ra có thể thấy được một số rối loạn nhịp tim khác .
4.8. Chụp động mạch vành qua da
Là phương pháp quan trọng giúp chẩn đoán xác định có hẹp ĐMV hay không về mức độ cũng như vị trí hẹp của từng nhánh ĐMV. Chụp ĐMV ở bệnh nhân suy vành là nhằm mục đích can thiệp nếu có thể. Vì đây là một thăm dò chảy máu và khá tốn kém nên việc chỉ định cần cân nhắc đến lợi ích thực sự cho BN.
Trước khi có chỉ định chụp ĐMV cần có kế hoạch phân tầng nguy cơ của bệnh nhân ĐTNÔĐ để từ đó có kế hoạch chụp ĐMV khi cần thiết.
Dựa trên việc phân tầng nguy cơ, cân nhắc giữa lợi ích và nguy cơ của thủ thuật (bao gồm cả khía cạnh chi phí), chỉ định chụp ĐMV để xét can thiệp có chỉ định ở những nhóm BN theo khuyến cáo như sau:
+ BN có mức đau ngực rõ (CCS III-IV) và không khống chế được triệu chứng với điều trị nội khoa tối ưu.
+ BN có nguy cơ cao theo phân tầng nguy cơ trên các thăm dò không chảy máu (nói trên).
+ BN có ĐTN mà sống sót sau cấp cứu ngừng tuần hoàn hoặc được biết có rối loạn nhịp trầm trọng.
+ BN có ĐTN kèm theo dấu hiệu của suy tim.
+ BN đang chuẩn bị cho phẫu thuật mạch máu lớn.
+ BN có ĐTN mà nghề nghiệp hoặc lối sống có những nguy cơ bất thường (phi công, diễn viên xiếc),
Mặc dù, chụp ĐMV được coi là một tiêu chuẩn vàng trong ứng dụng lâm sàng để đánh giá tổn thương ĐMV, tuy nhiên, chụp ĐMV cũng có những hạn chế nhất định. Chụp ĐMV không cho phép đánh giá dòng mức độ hạn chế dòng chảy về mặt sinh lý hoặc đánh giá huyết khối cũng như bản chất của mảng xơ vữa (có bất ổn hay không)./.
TÀI LIỆU THAM KHẢO
1. Lupi A., Secco G.G., Rognoni A., et al. (2011) Plasma fibrinogen levels and restenosis after primary percutaneous coronary intervention.J Thromb Thrombolysis., 33(4):308-317.
2. Fontana P., Berdagué P., Castelli C., et al. (2010) Clinical predictors of dual aspirin and clopidogrel poor responsiveness in stable cardiovascular patients from the ADRIE study. J Thromb Haemost ., 8(12):2614-2623.
3. Serebruany V.L., Steinhubl S.R., Berger P.B., et al. (2005) Variability in Platelet Responsiveness to Clopidogrel Among 544 Individuals.J Am Coll Cardiol., 45(2):246-251.
4. Đỗ Quang Huân, Hồ Tấn Thịnh. (2013) Tỷlệ không đáp ứng với điều trị thuốc chống kết tập tiểu cầu trên bệnh nhân được can thiệp động mạch vành qua da. Y học thực hành, 8:9-13.
5. Gori A.M., Marcucci R., Migliorini A., et al. (2008) Incidence and Clinical Impact of Dual Nonresponsiveness to Aspirin and Clopidogrel in patients With Drug- Eluting Stents. J Am Coll Cardiol., 52(9):734-739.
6. Wang Z.J., Zhou Y.J., Liu Y.Y., et al. (2009)Impact of clopidogrel resistance on thrombotic events after percutaneous coronary intervention with drug-eluting stent. Thromb Res., 124(1):46-51.
7. Lev E.I., Patel R.T., Maresh K.J., et al. (2006) Aspirin and clopidogrel drug response in patients undergoing percutaneous coronary intervention: the role of dual drug resistance. J Am Coll Cardiol., 47(1):27-33.
8. Buonamici P., Marcucci R., Migliorini A., et al. (2007) Impact of Platelet Reactivity After Clopidogrel Administration on Drug-Eluting Stent Thrombosis. J Am Coll Cardiol., 49(24):2312-2317.
9. Eshtehardi P., Windecker S., Cook S., et al (2010) Dual low response to acetylsalicylic acid and clopidogrel is associated with myonecrosis and stent thrombosis after coronary stent implantation. Am Heart J ., 159(5):891-898.
10. Uzun F., Biyik I., Akturk I.F., et al. (2015) Antiplatelet resistance and the role of associated variables in stable patients treated with stenting. Postep Kardiol Inter., 1(39):19–25.
11. Haque S.F.,Matsubayashim H., Izumi S., et al. (2001)Sex Difference in Platelet aggregation Detected by New Aggregometry Using Light Scattering. Endocr J., 48(1):33-41.
12. Becker D.M., Segal J., Vaidya D., et al. (2006) Sex Differences in Platelet Reactivity and Response to Low-Dose Aspirin TherapyJAMA., 295(12):1420-1427.
13. Patti G., De Caterina R., Abbate R., et al. (2014) Platelet function and long-term antiplatelet therapy in women: is there a gender-specificity? A ‘state-of-the-art’ paper. Eur Heart J., 35(33):2213-2223b.
14. Nguyễn Văn Tân. (2015) Can thiệp mạch vành qua da cho bệnh nhân rất cao tuổi: Có nên hay không?. Chuyên đề Tim Mạch Học, 12:39-43.
15. Gabriel S.A., TristãoI C.K., IzarI L.C, et al. (2006) Evaluation of platelet aggregation and level of fibrinogen in patients with cardiovascular diseases and the correlation of taking aspirin with coronary risk factors. Rev Bras Cir Cardiovasc., 21(3):289-294.
16. Nguyễn Thị Nữ, Đỗ Trung Phấn, Cung Thị Tý. (2000) Ngưng tập tiểu cầu ở bệnh nhân tăng huyết áp tiên phát có tổn thương cơ quan đích. Y Học Thực Hành, 497:46-48.
17. Markel A., Brook J.G., Levy Y., et al. (1983) Increased Platelet Adhesion and Aggregation in Hypertensive Patients: Effect of Atenolol. Br J clin Pharmac., 16:663-668.